救急医療では思いがけなく突然に発生する切り傷や骨折等の外傷、急な腹痛や心筋梗塞、心停止など緊急性の高い患者さんに対して医師や看護師、その他医療スタッフを含めたチームが治療に当たります。
日本の救急医療体制は重症度に応じ、3段階に分かれています。三次救急は、他病院が対応できない重篤な患者さんに対応、二次救急は入院や手術が必要な重症患者さん、一次救急は主に歩いて来院できる軽度の患者さんに対応します。
長野中央病院は二次救急指定病院として入院や手術が必要な患者さんの受け入れを行っています。
救急医療体制
年々増加する救急搬送件数
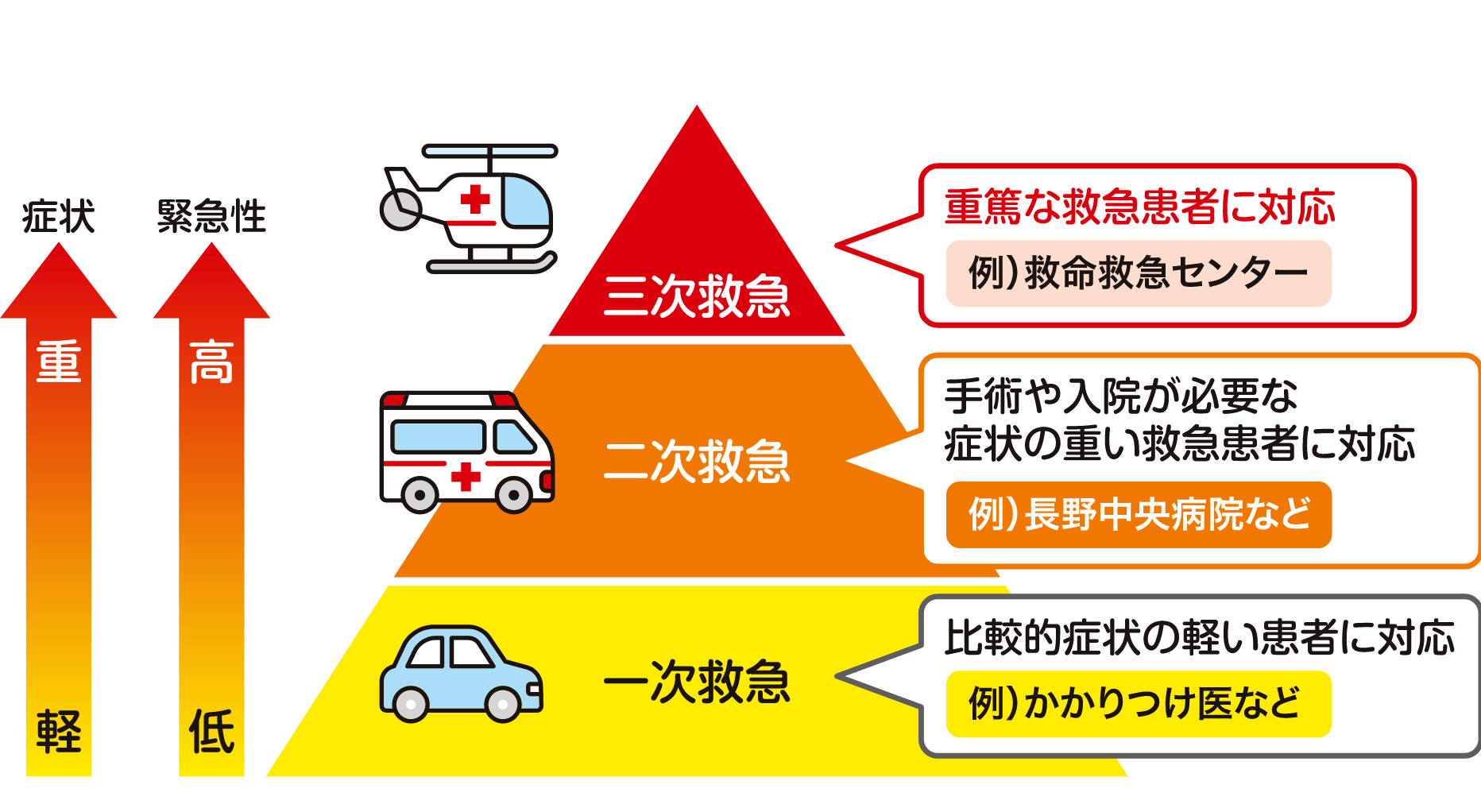
長野市の救急搬送件数は増加傾向にあります。2023年長野市消防局管内の救急搬送件数は21,782件で、前年(2022年)より1,662件、約8.2%増加しました。
中でも高齢者の搬送が増えており、救急搬送人員全体の70%近くを占めています。社会全体の高齢化とともに救急搬送需要が高まり、今後もさらに増加傾向は続いていくと考えられています。
長野中央病院救急センターの取り組み
高齢者を中心に救急搬送件数が増加していることから、長野中央病院では救急対応に当たる人員配置や仕組みの見直し、環境整備などを実践することで、効率的な救急対応ができる体制を整えています。
-
 ドクターカー
ドクターカー2023年にドクターカーを導入しました。当院が独自に運行し、医師、看護師が同乗するドクターカーは、当院から地域の医療機関まで患者さんを迎えに行くほか、他病院へ患者さんを搬送する際に運行します。

-
 院内
院内
緊急コール院内で緊急事態が発生した際にスタッフをすぐに招集するための院内放送です。当院では目的に応じ4種類の院内放送を使い分けています。例えば、心肺停止の患者さんに対応する際にかかるのは「CPRコール」です。院内にいる医師や看護師などが指示を受けた場所へ向かい、患者さんの蘇生処置のサポートを行います。
-
 緊急病床
緊急病床救急センターの中に救急病床を設置しています。この病床があることにより、夜間・休日等でも緊急入院をスムーズに受け入れることができます。
-
 他職種連携
他職種連携救急医療では迅速かつ的確な対応が求められることはもちろん、医師、看護師、その他医療スタッフのチームワークも重要です。近年一人暮らしの高齢患者さんは増加しており、地域のサポートがないとご自宅に帰れない方も見受けられます。その際は院内の社会福祉士が介入し、地域の方々と連携しながら患者さんを支えていく体制も求められています


救急センターについてインタビュー
救急指定病院としてより多くの命を守るため
24時間365日体制
年々増加傾向にある高齢者の救急搬送 重症化する前の受診が大切です
当院の救急センターは内科系、外科系を中心にあらゆる救急診療に当たっています。救急車の受け入れ件数は1日平均10~15件で、年々増加傾向にあります。その中でも特に高齢化に伴う高齢者の救急搬送件数の増加が課題のひとつです。高齢の方は症状や兆候が出にくく、重症化してから搬送されるケースも多く見られます。ご家族が同居されている方は重症化する前に受診につながることが多いですが、一人暮らしの方などは「こういう場合、救急車を呼んでもいいのか?」と判断に迷うときも多いと思います。裏表紙にある症状を参考に、必要なときはためらわずに救急車を呼んでください。
他医療機関と連携し患者さんをサポート
救急外来では、地域の医療機関から救急搬送による紹介も受け入れています。かかりつけ医に受診した方が重症だった場合にはその場から当院に救急搬送してもらうこともあります。急性心筋梗塞など循環器疾患に関しては、開業医の先生方から直接当院の循環器の医師に連絡がとれる専用ダイヤルを設けており、緊急の患者紹介や診療上の相談等を受ける体制を整えています。反対に当院に受診して脳梗塞の診断がついた患者さんは当院での治療は難しいため、小林脳神経外科病院に紹介することもあります。
時間外でも専門医がバックアップ 多職種が連携して患者さんに対応
救急医療現場は24時間体制なのでいつどんな患者さんが来ても対応できる体制づくりを心掛けています。
夜間や休日は、院内に専門医が不在の場合もあります。専門的な知識が必要な場合には業務用の情報共有ツールを用いて院外にいる専門医に相談できる体制も整えています。相談内容は多岐に渡りますが、レントゲン画像や心電図を見てもらうことでアドバイスをもらったり、緊急手術が必要と判断された場合は、専門医や手術室の待機スタッフを呼び出す体制も整えています。
救急医療における循環器疾患の対応
循環器の救急疾患として代表的なものは急性心筋梗塞です。長野市内で心筋梗塞に併発する心室細動に対応できる病院は4病院あり、長野中央病院はそのうちの一つです。心筋梗塞の患者さんは来院後すぐに治療を行う必要があるため、院内緊急コールで速やかにスタッフを招集し、迅速な治療につなげています。
迅速に適切な対応を行う環境づくり 日々、知識とスキルもアップデート
救急搬送される患者さんの中には専門性の高い手術・処置が必要になる場合もあります。当院ではそうした患者さんの緊急度・重症度を判断するところから緊急での検査・手術まで行える環境づくりに力を入れています。また、スタッフには臨機応変に対応することも求められます。そのために、多種多様な幅広い知識とスキルのアップデート&ブラッシュアップに取り組んでいます。


ケガをしたとき、救急車を呼ぶか 迷うことはありますよね
外傷の場合、大量に出血していたり、意識がもうろうとしているなど、特に変わった様子があれば迷わず救急車を呼びましょう。救急車以外の移動手段では状態を悪化させるような場合もお願いした方が良いです。例えば、転んだ後で太ももを痛がっている場合は大腿骨の骨折が疑われますが、無理に動かすと骨折部のずれがひどくなって、より大がかりな手術が必要になってしまうことがあります。救急隊員さんに静かに運んでもらっていただけると医師としても助かります。
転んだりぶつけたりしたとき、骨折があるのかどうかを体の外から判断するのは難しいことが少なくありません。いずれにしても痛みがあればその部分を動かさないようにしましょう。できれば周りにある棒等を添え木としてあてて、包帯や細くたたんだ布等で巻いて痛い部分を固定します。痛みが続くなら病院か診療所を受診しますが、腕のケガなど、自家用車等でも痛みをひどくしない状態で運ぶことが可能なら救急車を呼ぶ必要はありません。
対処に困ったり救急車を呼ぶか迷うときには、かかりつけ医や近くの医療機関、休日や夜間なら長野県救急安心センター(#7119)や小児救急医療電話相談(#8000)に連絡して助言を受けるのも良いでしょう。
皆さんの適切な行動が自分や家族だけではなく、本当に救急車を必要とする別の誰かの命を救うことになるかもしれません。

地域の救急医療の水準を高めるために
救急症例検討会では、実際の搬送事例をもとに消防署の救急隊と当院の医師・看護師がディスカッションを行ったり、医師がその症例に関連したレクチャーを行っています。
医療機関としては診断・治療につなげるためにどのような情報や対応が必要か救急隊にフィードバックする場になっており、救急隊も救急対応時に得た情報や行った処置が医療機関収容後にどのようにいかされるかを知る機会となっています。
このように相互理解と知識をアップデートしていくことで、地域の救急医療の水準を高める取り組みもしています。